I když jsou všechna kožní onemocnění v období těhotenství nepříjemná, naštěstí většina z nich nepatří mezi skupinu nejvíce nebezpečných onemocnění, která přímo ohrožují plod a vedou k potratu či k těžkým vrozeným vadám plodu. Tato vážná onemocnění označujeme zkratkou STORCH (syphilis, toxoplazmóza – musíme si dávat pozor na kočičky a nemytou zeleninu a ovoce, zarděnky, apod.). Nicméně v tomto článku se budeme věnovat “běžnějším” neduhům na kůži, jakými jsou bradavice, opary a tzv. mykózy. Tato kožní onemocnění se samozřejmě nevyskytují jen v období těhotenství, ale jelikož je čekání miminka časem výjimečným, tak si musíme i na tato “běžná” onemocnění dávat pozor.
Obecně se všechny infekce mohou přenášet na plod několika cestami. Tzv. ascendentně, což značí průnik z porodních cest k plodu – například při infekcích postihujících močové a pohlavní ústrojí, dále cestou hematogenní, tedy krví (z krevního oběhu matky přes placentární bariéru) a descendentní (z vejcovodů).
Nyní blíže k jednotlivým infekcím:
Genitální bradavice neboli kondylomata
HPV bradavice neboli kondylomata, způsobují tzv. low risk lidské papilomaviry. Jejich přenos je relativně snadný – pohlavní styk, blízký kontakt, sauna, bazén, wellness apod. Tuto infekci žena v těle již zpravidla má, avšak v těhotenství dochází k přirozenému snížení imunity a bradavice se objeví, nebo dojde k jejich roznesení. Bradavičky (kondylomata) by měly těhotné ženy řešit šetrně po dohodě s gynekologem již v průběhu těhotenství, neboť při porodu může dojít k nakažení plodu.
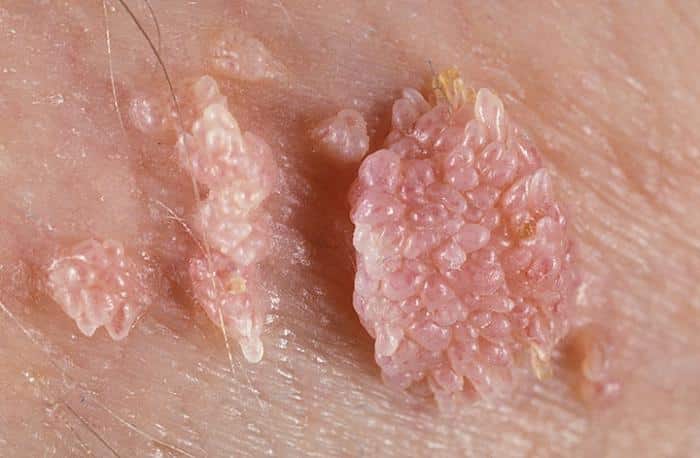
Nutno však podotknout, že kondylomata nejsou důvodem k císařskému řezu. Jediným důvodem pro císařský řez jsou natolik velká kondylomata, která by mohla bránit průchodu miminka porodními cestami. Pro vaši představu: riziko pro přenos HPV u vaginálního porodu se udává 18% vs. 8% riziko u porodu císařským řezem.
Bradavičky na zevním genitálu v těhotenství se dají řešit aplikací mastí (řada přípravků je volně prodejná – vždy ale udáváme, že pacientem je těhotná žena a zkontrolujeme si všechny mastičky doma, zda neobsahují následující účinné látky, které se v těhotenství nedoporučují: imiquimod – není používán, ačkoliv nebyla prokázána toxicita, podophyllotoxin, podophyllin – kontraindikován pro možný toxický účinek na embryo, může se až v pozdějším stádiu těhotenství) nebo leptadly (některá jsou jen pro použití v ordinaci lékaře), popřípadě je můžeme odstranit chirurgicky (“seškrábnutím” speciální špachtlí), elektrokauterizací nebo kryoterapii (CO2). Metoda volby je u těhotných terapie tekutým dusíkem!
Pokud vám některou bradavičku odstraní, je dobré odebrat vzorek tkáně bradavice, abychom si ověřili, zda se opravdu jedná o papilomavirové bradavice. Zde bych chtěla jen krátce zmínit, že nejlepší prevencí proti všem typům HPV infekcí je očkování, které je ale nutné absolvovat před těhotenstvím či až po porodu.
Co se týče rizika pro miminko, tak je zde velmi malé procento případů tzv. respirační papilomatózy. Toto onemocnění se vyznačuje výskytem malých výrůstků v dýchacích cestách dítěte, které působí potíže. Nicméně toto onemocnění vídáme i u dětí, jejichž maminky žádná kondylomata v těhotenství neměly.
Kožní bradavice (verruca vulgares, plantares)
Jistě je každá z nás zná. Velmi dobrou zprávou je, že neznamenají riziko pro miminko, ani když je máme po těle ve velkém počtu.
Přenášejí se přímým kontaktem, kontaminovanými předměty, ve společných zařízeních (např. bazény, sprchy), ale také autoinokulací (samonakažením) při mechanickém dráždění projevů (typicky když se snažíme si bradavice odstranit v domácích podmínkách, stříháme si je do krve, která je infikovaná a tím si bradavice rozneseme do okolí). Bradavice mohou být lokalizovány prakticky kdekoliv na kožním povrchu, predilekcí jsou prsty, hřbety rukou, oblast kolem nehtových lůžek, dlaně a plosky.
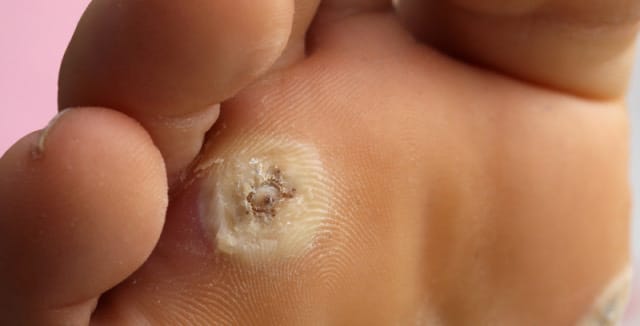
Existuje velká škála možností, jak můžeme bradavice odstranit. Pacienti se zpravidla uchylují k odstranění bradavic přírodními prostředky, jako je aplikace šťávy vlaštovičníku (obsažené alkaloidy působí antiviroticky a hubí bradavice), cibule (obsahuje antioxidant quercetin s antivirovým účinkem) nebo česneku (dezinfekční, antibakteriální, antivirové vlastnosti). Nicméně samozřejmě existuje i velké množství léčivých přípravků, které nám v boji s bradavicemi pomáhají. Jedná se například o Duofilm lak, Acetocaustin roztok, Wartner Bradavičník. Pozor u těhotných a kojících žen na Verrumal roztok, který máte možná doma v lékárně. Je sice velmi účinný a lékaři ho předepisují nejčastěji, nicméně v tomto citlivém období není pro ženu vhodný. Dále můžeme stejně jako u genitálních bradavic volit odstranění tekutým dusíkem.
Poševní mykózy
Tohle onemocnění pochvy je jedno z nejčastějších onemocnění žen vůbec a v těhotenství nás trápí mnohdy ještě více. Bohužel se nejedná jen o velmi nepříjemnou záležitost, ale také bývají mykózy (kvasinkové infekce) často velmi těžce řešitelné. Důvodem, proč na vaginální mykózy trpí více těhotné ženy, je hormonální bouře, která se v nás odehrává, a také malým podílem měnící se strava většiny těhotných žen s větším množstvím sladkostí a sacharidových jídel (kvasinky se velmi rády živí cukrem). To vše může narušovat přirozenou poševní rovnováhu a podporovat tak osídlení pochvy nežádoucími mikroorganismy. Nejběžnějšími původci vaginálních infekcí jsou kvasinky (kvasinková infekce) a anaerobní bakterie (bakteriální vaginóza). Vaginální infekce jsou přitom považovány za hlavní příčinu předčasného porodu – nevyhýbejte se proto screeningovému vyšetření na streptokokové infekce na konci těhotenství (jedná se o nebolestivý stěr) a také pokud budete mít nepříjemný výtok v průběhu těhotenství, obraťte se raději co nejdříve na svého gynekologa, aby provedl stěr nebo nasadil preventivní léčbu.
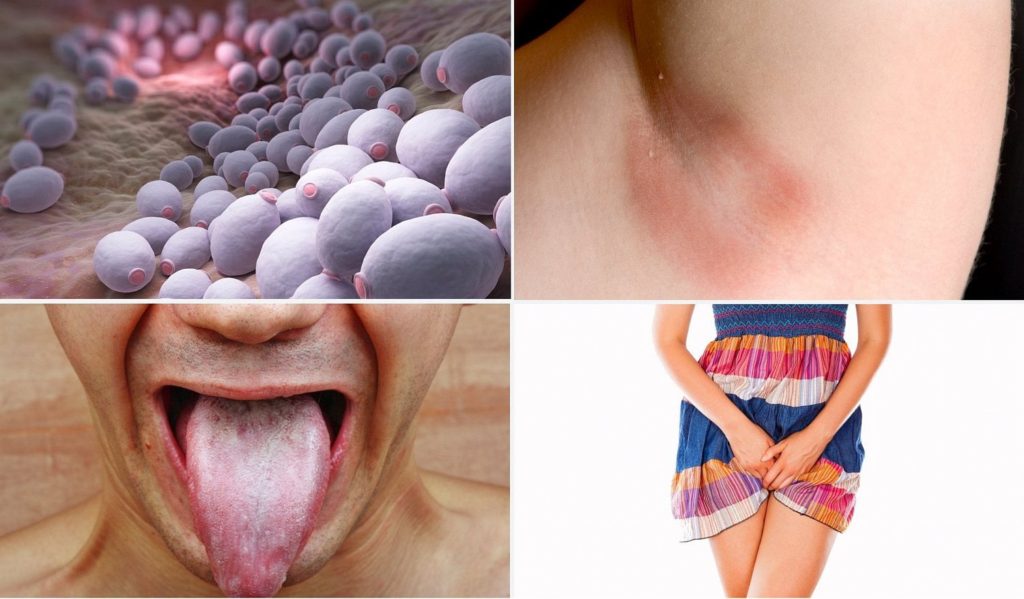
Plod jako takový (jeho vývoj) přímo mykózy neohrožují, ale musíme myslet na možné potíže okolo porodu.
Mezi příznaky vaginální mykózy patří bělavý až žlutý hrudkovitý výtok, svědění, častý pocit na močení, zápach (lékař často nasazuje léčbu jen podle popsaných příznaků). Pokud je infekce bakteriálního původu, můžeme mít horečku a silné bolesti při močení nebo pohlavním styku, zde vždy co nejrychleji vyhledejte lékaře, který musí udělat stěr z pochvy. Výtok v těhotenství je sice přirozený, ale musí mít adekvátní pH (měření pH lékařem by mělo být součástí rutinní prohlídky těhotné; nevím, jaká je Vaše zkušenost, nicméně mně tedy gynekolog neměřil pH v těhotenství ani jednou) a “vzhled”. Pokud je hrudkovitý a silný, běžte určitě na časnou kontrolu.
Vyhýbejte se raději volně prodejným přípravkům či lékům, které máte v lékárničce z doby před těhotenstvím. Během léčby bychom měly dodržet sexuální abstinenci. Infekce může přejít na partnera a zpětně na ženu. Těhotná žena by taktéž neměla používat zaváděcí aplikátory a irigátory – vaginální přípravky se musí aplikovat pouze rukou, bez použití aplikátoru, aby nedošlo k poranění. Dále nejsou vhodná klasická mýdla – použití běžného mýdla k intimní hygieně může narušit přirozeně kyselé poševní prostředí. Sladkosti – omezte přílišnou konzumaci jednoduchých cukrů a držte tak hladinu krevního cukru v normě. Cukr je živnou půdou pro množení kvasinek (řada žen trpících na výtoky i mimo těhotenství dodržuje tzv. kvasinkovou dietu).

Pozor na nevhodné spodní prádlo – vyvarujte se nošení neprodyšného spodního prádla ze syntetických materiálů, vlhkého spodního prádla, těsných kalhot a kalhotek typu tanga. A vyvarujte se také koupelím – nevhodné jsou zvláště dlouhé teplé (např. vířivka, což také není vhodné pro roztažení cév dělohy a v malé pánvi vlivem horké vody a možnému potratu či předčasnému porodu) a pěnové koupele (vysušují poševní sliznici). K rekreačnímu koupání si vybírejte jen koupaliště s čistou vodou, chlor v bazénech může narušit přirozenou vaginální mikroflóru.
Myslím, že každá žena s úpornou mykózou lékaře vyhledá, neboť je to potíž opravdu nepříjemná a provází nás stále.
Genitální herpes (opar v oblasti genitálu)
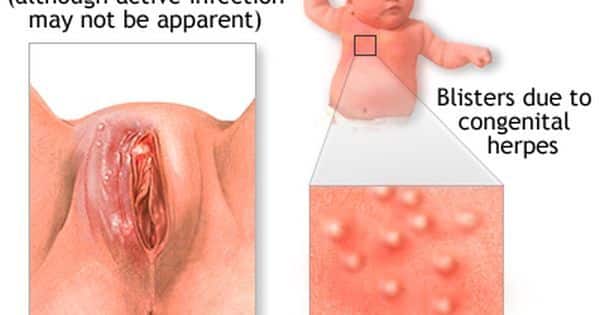
Z popsaných kožních onemocnění je toto onemocnění tím nejzávažnějším. Genitální herpes je celosvětově nejčastější pohlavně přenosnou nákazou a způsobuje ho herpes simplex virus typu 2. Bohužel se infekce může přenést i v asymptomatickém období (kdy tedy vůbec na sobě žádný opar nepozorujeme) díky bezpříznakovému vylučování viru. Bohužel tato infekce představuje i velké riziko pro novorozence, neboť se může přenést při porodu nebo přes placentu (toto onemocnění pojmenováváme jako adnátní HSV infekci). Adnátní HSV infekce se může projevit kdykoli v prvních 6 týdnech života miminka. Probíhá pod obrazem lokalizované infekce kůže (typický opar), očí a úst nebo pod obrazem závažné generalizované formy či infekce centrálního nervového systému, která může mít velké následky. Léčí se nitrožilním podáváním acicloviru. Ženám s opakovanými genitálními opary se doporučuje preventivní léčba od 36. týdne těhotenství až do porodu. U každého novorozence s výsevem oparů je třeba co nejdříve vyloučit infekci HSV. Pokud víme, že má žena v těle aktivní infekci HSV2 nebo má před porodem lézi v oblasti genitálu, tak přistupujeme k císařskému řezu před odtokem plodové vody.
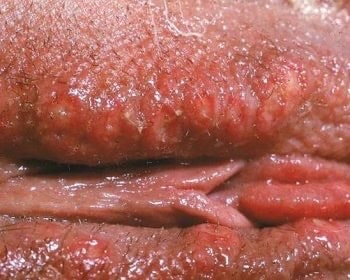
Labiální herpes (opar na rtu)
Labiální opar se projevuje jako puchýř na rtu, který v počátku obsahuje tekutinu (puchýř=pupínek s tekutinkou). Tekutina v puchýři se posléze zkalí a v konečné fázi se puchýř změní na krustu. Pro samotný plod není tento typ oparu nebezpečný, protože žena zároveň produkuje protilátky, které chrání ji i ještě nenarozené miminko. Nicméně dbejte na to, že pokud budete mít opar na rtu po porodu, nepusinkujte své miminko! Ihned byste ho nakazily!

80% populace je herpetickými viry promořeno, pokud se nám opar “vyseje”, je to známka oslabení organismu infekcí, stresem nebo nevhodnou stravou.
Vhodné je tedy zařadit do jídelníčku více vitamínů v podobě čerstvé zeleniny a ovoce, ryby obsahující zdravý tuk a nezapomenout také na dostatečný přísun čisté vody. Můžete také přidat vitaminy skupiny B.
S léčbou oparu v období těhotenství opatrně, různé náplasti a mastičky z lékárny obsahují antivirotické látky a jejich používání není pro těhotné doporučováno. Vždy se poraďte s gynekologem o volbě vhodného léčiva.







